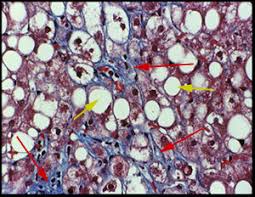
O que é o fígado gordo não-alcoólico?
Em 1980 um grupo de investigadores da Clínica Mayo nos Estados Unidos cunho o termo esteatohepatite não-alcoólica para descrever um conjunto de doentes com alterações nas análises hepáticas e inflamação nas biopsias hepáticas que não apresentavam ingestão de álcool.
Desde então a nossa compreensão desta doença tem evoluído muito, mas ainda há muitas dúvidas sobre a etiologia da doença e de que forma a podemos tratar adequadamente.
Simplificando muito uma patologia complexa é uma acumulação anormal de gordura sob a forma de triglicerídeos no nosso fígado em que pelo menos 5% do tecido hepático se encontra substituído por gordura, na ausência de ingestão alcoólica significativa.
É um termo muito abrangente que engloba várias formas desta doença:
a) Esteatose hepática – acumulação “simples” de gordura no fígado, sem lesão das células hepáticas (hepatócitos)
b) Esteatohepatite não-alcoólica – acumulação de gordura no fígado com processo necroinflamatório (lesão) associado dos hepatócitos (chamada balonização hepatocitária).
c) Fibrose/Cirrose associada ao fígado gordo – estádio final desta doença em que se observa cirrose (cicatriz praticamente irreversível) do fígado com múltiplas potenciais complicações associadas, nomeadamente sendo factor de risco para cancro do fígado (hepatocarcinoma).
Contudo há que ressalvar que nem todas as pessoas seguem um curso inexorável da doença.
Muitas pessoas com fígado gordo apenas apresentam esteatose “simples” do fígado e nestas a percentagem de progressão para cirrose é baixa.
Assim, 20-25% das pessoas com esteatose desenvolvem esteatohepatite e dessas, cerca de 20% continuam a evoluir para cirrose.
Há assim tantas pessoas com fígado gordo para se poder considerar uma epidemia?
Como veremos, alguns dos factores de risco para ter fígado gordo estão relacionados com a obesidade e, por isso, não é de estranhar que a incidência de fígado gordo esteja a aumentar uma vez que a percentagem de pessoas obesas também está a aumentar.
Assim, em pessoas sem facotes de risco metabólicos para fígado gordo, cerca de 16% têm fígado gordo ao passo que essa percentagem aumenta para 43-60% das pessoas com Diabetes mellitus tipo 2, 91% nas pessoas a aguardar cirurgia bariátrica (para a obesidade) e 90% das pessoas com hiperlipidemia.
Infelizmente, uma doença que era predominantemente da idade adulta, está a ser observada com maior frequência nas idades pediátricas por causa do aumento da obesidade neste grupo de doentes.
Quais são os factores de risco para o Fígado Gordo?
O Fígado Gordo é muitas vezes considerado o componente hepático do síndrome metabólico (vide infra) partilhando muitos dos factores de risco.
Assim, os factores de risco mais associados ao fígado gordo são:
a. Síndrome metabólico e Diabetes mellitus tipo 2 (os mais relevantes)
b. Tabagismo
c. Obesidade e estilo de vida sedentário
d. Síndrome do ovário poliquístico
e. Síndrome da Apneia Obstrutiva do Sono
O que é o síndrome metabólico?
O Síndrome Metabólico é um conglomerado de factores de risco cardiovasculares que predispõem uma pessoa a desenvolver diabetes mellitus tipo 2 e doença cardiovascular.
O critério actualmente utilizado engloba apresentar pelo menos três das seguintes características:
a. Aumento da circunferência abdominal
b. Elevação dos triglicerídeos (>150 mg/dl)
c. Redução do cHDL (“colesterol bom”) para menos de 40 mg/dl nos homens e menos de 50 mg/dl nas mulheres
d. Hiperglicemia em jejum (mais de 100 mg/dl)
e. Hipertensão
Como se desenvolve esta doença?
O Fígado Gordo não-alcoólico é uma doença complexa, multifactorial, de diagnóstico não linear e de tratamento difícil.
Inicialmente pensava que se tratava de uma doença com duas etapas distintas, a chamada “two-hit model” que nos explica que inicialmente acontece uma acumulação de gordura no fígado por vários motivos como sendo o estilo de vida sedentário, alimentação rica em gorduras, obesidade e resistência à insulina (primeiro “hit”) seguido de uma activação da inflamação dentro do fígado com consequente formação de fibrose (cicatriz) no fígado (segundo “hit”).
Hoje sabemos que a doença é mais complexa e esta teoria está a ser alterada uma vez que era considerara demasiado simplista.
O que sabemos actualmente é que no centro desta doença está a resistência à insulina que provoca lipogénese de novo (formação de gordura) e redução da lipólise (“destruição” da gordura a nível hepático, o que provoca um aumento dos ácidos gordos no fígado.
A nível das células adiposas (de gordura) há também várias alterações hormonais que agravam este problema o que resulta numa acumulação de gordura sob a forma de triglicerídeos no fígado.
Actualmente também se investiga o papel da microbiota intestinal na génese deste problema, parecendo também ter um papel fulcral uma vez que influencia a absorção e a disponibilidade de vários nutrientes para o fígado e parece condicionar a inflamação hepática.
As pessoas com FGNA têm maior probabilidade de ter Doenças Cardiovasculares?
Esta afirmação é verdadeira e, na realidade, a causa principal de mortalidade nas pessoas com FGNA são as doenças cardiovasculares como Enfarte Agudo do Miocárdio.
Ter EHNA aumenta a probabilidade de morrer nos próximos 15 anos em 34-69% e é provável que nos próximos 20 anos se torne a indicação principal para transplante hepático.
Por isso, o FGNA, muitas vezes considerada uma doença “benigna” sem grande importância é tudo menos isso.
Como se pode diagnosticar o Fígado Gordo?
Um dos problemas com o FGNA é a dificuldade no diagnóstico.
É uma doença assintomática na maioria dos casos e apenas descoberta (ou melhor, suspeitada) após análises e exames de rotina.
A alteração mais frequente é a elevação “ligeira” das análises do fígado (AST/ALT) ou um aumento da ecogenecidade (fígado mais “brilhante”) numa ecografia abdominal de rotina. Isso então motiva mais investigação que pode ter de culminar numa biopsia ao fígado.
Para muitos especialistas/investigadores, o FGNA é um diagnóstico de exclusão, uma vez que não há uma análise ou exame que nos dê 100% de certeza do diagnóstico (nem por vezes com a biopsia ao fígado a podemos ter…).
Contudo, já temos várias formas não invasivas (através maioritariamente de conjugação de análises clínicas) para poder afirmar com algum grau de certeza que uma pessoa tem FGNA.
É sempre necessária a biopsia hepática?
Para diagnóstico definitivo, à luz da ciência actual, sim. É também a única forma totalmente fiável de diagnosticar fibrose que se relaciona com a mortalidade a médio/longo prazo.
Contudo, cada vez mais tentamos “poupar” os doentes às biopsias hepáticas e usamos outro tipo de exames de diagnóstico.
Que tratamentos estão disponíveis para o Fígado Gordo Não-Alcoólico?
Infelizmente os tratamentos actualmente disponíveis para o FGNA não são extremamente eficazes à parte da perda de peso.
Simplificando:
a. Terapêuticas farmacológicas: Apesar de múltiplos fármacos já terem sido testados (com resultados variáveis), não parece haver fármacos seguros o suficiente a longo prazo para os devermos prescrever rotineiramente às pessoas com FGNA. Foram efectuados vários estudos promissores com a Vitamina E (um poderoso antioxidante), mas como houve um aumento da mortalidade global nas pessoas a tomar Vitamina E (por motivos não esclarecidos) o seu uso deve ser utilizado com precaução.
b. Alteração do estilo de vida: de longe a “terapêutica” mais eficaz para o FGNA é a alteração do estilo de vida com exercício físico e limitação a ingestão calórica com objectivo de obter 5-10% de diminuição do peso corporal total. Está provado que diminui a acumulação de gordura no fígado, diminui a fibrose e tem um impacto positivo na globalidade do síndrome metabólico.
c. Cirurgia Bariátrica (perda de peso): em doentes obesos que sejam candidatos a este tipo de cirurgia, sabemos que esta pode ter um impacto positivo no FGNA.
d. Transplante hepático: única forma de “cura” da cirrose, mas muito limitado pela recidiva frequente no fígado transplantado, ou seja, habitualmente a doença volta.