O que é o Síndrome do Intestino Irritável?
O Síndrome do Intestino Irritável (SII) é uma doença funcional do tubo digestivo caracterizada por dor abdominal e alteração dos hábitos intestinais na ausência de uma doença orgânica documentada.
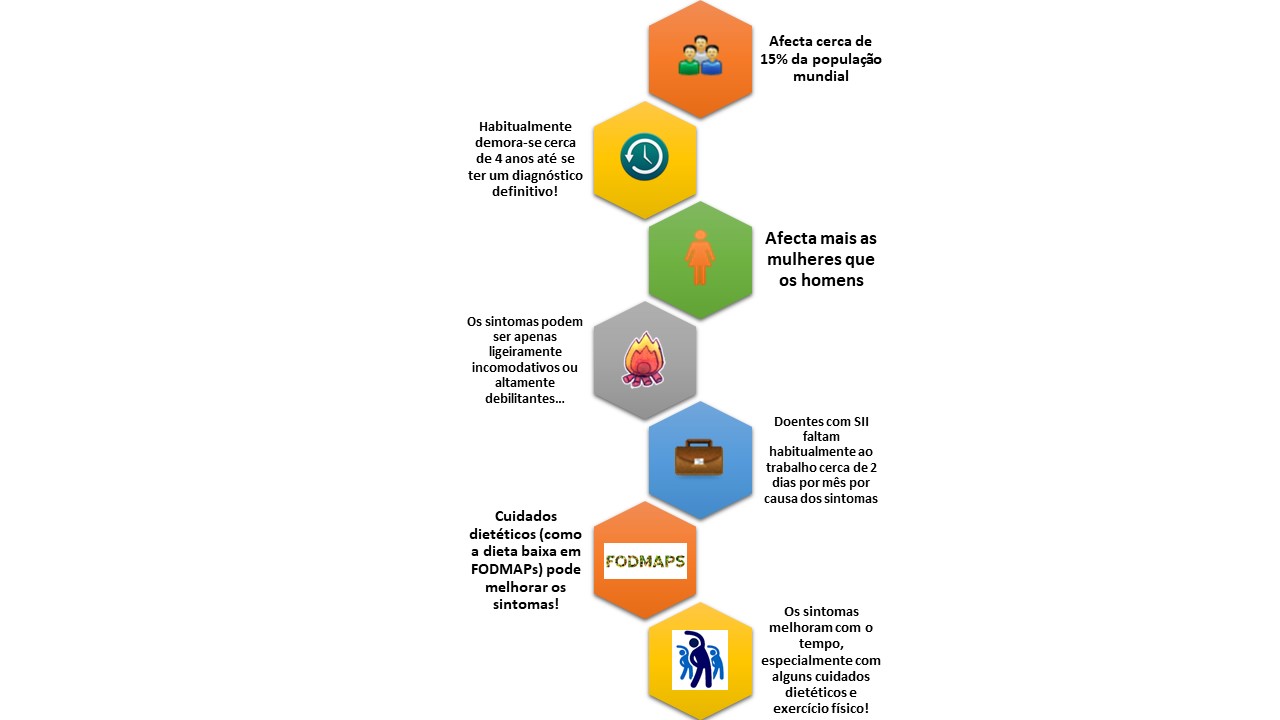
É uma doença muito frequente, que afeta entre 10-20% da população e apenas cerca de 20% dos doentes com Síndrome do Intestino Irritável procuram aconselhamento médico.
Quais são os fatores de risco para o Síndrome do Intestino Irritável?
Nós sabemos que o SII é mais frequente nas mulheres e tipicamente tem início antes dos 40 anos de idade.
Outros fatores de risco conhecidos são a história de doenças do foro psiquiátrico (depressão/ansiedade/hipocondria, por exemplo), história familiar de SII, história pessoal de gastroenterites infeciosas e de fibromialgia.
O Síndrome do Intestino Irritável é uma doença grave?
Depende da definição de doença grave! É uma doença totalmente benigna do ponto de vista que não aumenta a probabilidade de cancro, doenças inflamatórias intestinais nem altera a esperança média de vida.
Contudo, é uma doença com enorme impacto na qualidade de vida das pessoas, podendo ser extremamente debilitante. Alguns estudos apontam que o SII é a segunda maior causa de absentismo do local de trabalho e tendo um impacto na qualidade de vida das pessoas semelhante à depressão crónica!
Como é que esta doença aparece?
O mecanismo concreto para o aparecimento desta doença ainda nos é largamente desconhecido. Basta perceber que dentro do SII há vários subtipos (predomínio de diarreia, predomínio de obstipação, tipo misto, tipo não classificado) para nos dar uma ideia como é difícil conseguirmos compreender o que está na génese desta doença.
- Alteração da motilidade gastrointestinal (com alteração do padrão de funcionamento normal do intestino)
- Hiperalgesia visceral (que significa que para os mesmos estímulos no intestino uma pessoa com SII sente dor ao passo que uma pessoa sem SII não sente dor)
- Fatores psicopatológicos (apesar da relação entre patologia psiquiátrica e o SII ainda não estar totalmente compreendida).
- Outros fatores como a descoberta que a alguns doentes têm inflamação microscópica e a investigação crescente sobre a influência da microbiota (flora) intestinal podem abrir novas perspetivas de tratamento no futuro.
Como se diagnostica esta doença e quem deve fazer mais exames?
Antigamente o SII era considerado um diagnóstico de exclusão e apenas após serem efetuados múltiplos exames é que podíamos dizer que alguém tinha SII. Atualmente o diagnóstico de SII está bem definido (critérios de Roma IV) e isso limita a investigação que é necessária fazer na maioria das pessoas.
Contudo, há os chamados “sinais de alarme” que implicam sempre a realização de outros exames para a exclusão de doenças orgânicas, tais como: início dos sintomas após os 40-50 anos, sintomas progressivos sem alturas de melhoria, sintomas noturnos, anorexia/perda de peso, febre, sangue nas fezes, diarreia sem dor abdominal associada, esteatorreia (gordura visível nas fezes), “intolerância” ao glúten.
É importante informar-se com o seu médico sobre a necessidade de realizar exames de diagnóstico.
Esta doença tem cura?
Infelizmente, com os tratamentos que temos disponíveis atualmente, é uma doença incurável, crónica, com períodos de melhoria e agravamento.
Contudo, é uma doença benigna e não evolutiva e que pode melhorar com a idade.
Os tratamentos atualmente disponíveis estão direcionados à melhoria dos sintomas e não propriamente à cura da doença.
Então o que se pode fazer para tratar esta doença?
É fundamental devolvermos qualidade de vida às pessoas com esta doença! Apesar de incurável à luz da ciência atual, temos já disponível medicação e abordagens terapêuticas que conseguem minimizar o impacto desta doença.
O tratamento habitualmente tem 3 vertentes:
Vertente farmacológica (direcionada para o controlo dos sintomas).
Vertente psicopatológica (direcionada ao tratamento/controlo das doenças do foro psiquiátrico associadas, quando presentes).
Vertente nutricional (direcionada à evicção de alimentos que habitualmente precipitam/agravam os sintomas tais como o café, o chocolate, as comidas condimentadas ou como elevado teor de gordura, bebidas gaseificadas, etc.).
Quais são os novos tratamentos que poderão vir a ser importantes no futuro?

Apesar de ainda estarmos longe de podermos falar de uma cura para esta doença, estamos persistentemente a descobrir novos mecanismos e novas maneiras de conseguir melhorar os sintomas associados a esta doença.
Ao nível da medicação, um dos campos atualmente com mais investigação centra-se na microbiota intestinal e na utilização de pré/probióticos e de antibióticos específicos que conseguem alterar a flora intestinal. É sabido que a flora intestinal das pessoas com SII é diferente das pessoas sem esta doença e sabemos também que há uma melhoria dos sintomas de alguns doentes com probióticos. Contudo ainda não sabemos qual o melhor probiótico ou quanto tempo este deve ser administrado.
Quanto à intervenção nutricional, esta tem ganho muita influência nos últimos anos. Existe uma dieta (low-FODMAPs Diet – acrónimo em inglês para low-Fermentable Oligo-Di-Monosaccharides and Polyols) que ajuda as pessoas a evitar alimentos com estes hidratos de carbono que 1. São mal ou não absorvidos pelo nosso organismo; 2. São osmóticos e chamam água para dentro do intestino; 3. São fermentados pelas bactérias intestinais, produzindo gás. Esta dieta consegue melhorar os sintomas de cerca de 70% das pessoas com SII e é uma dieta que permite a reintrodução gradual dos alimentos para se perceber qual/quais (e em que quantidade) alimentos provocam os sintomas das pessoas. Como o trigo está incluído nestes alimentos FODMAP, muitas vezes as pessoas, erradamente, dizem ter intolerância ao glúten.
Pode aceder a uma breve explicação sobre a dieta baixa em FODMAPs com alguns exemplos de alimentos com alto e baixo teor destes hidratos de carbono no seguinte link: